Styl życia
zdrowie
Reakcja na stres jest zachowaniem adaptacyjnym, które przygotowuje organizm do sprostania wyzwaniom. Jeśli ekspozycja na stresor jest intensywna, powtarzalna lub długotrwała, to staje się to sytuacją szkodliwą dla organizmu. Jak rozpoznać zaburzenia psychosomatyczne związane ze stresem, co robić, gdy się pojawią? Wyjaśnia dr Marzena Sekuła, psychoterapeuta w Poradni Zdrowia Psychicznego HARMONIA, Grupy LUX MED.
Nietrzymanie moczu jest często występującym, głównie kobiecym schorzeniem, które może mieć poważny wpływ na jakość życia. Choć w efekcie sprowadza się do tego samego, to tak naprawdę jest kilka jego odmian, a ich leczenie powinno przebiegać inaczej. Dr n. med. Tomasz Basta założyciel krakowskiej Intima Clinic wyjaśnia, czym się różnią, jak rozpoznać oraz leczyć wysiłkowe nietrzymanie moczu, naglące nietrzymanie moczu, a także nietrzymanie moczu z powodu przepełnienia pęcherza moczowego.
W dzisiejszych czasach coraz trudniej uniknąć hałasu, a ten nieuchronnie prowadzi do uszkodzeń słuchu. Lekarze donoszą, że coraz młodsze osoby zgłaszają problemy ze słuchem. Niestety, dostrzegamy te uszkodzenia z opóźnieniem. Chociaż metody diagnozowania utraty słuchu stają się coraz bardziej zaawansowane, konieczne jest przeprowadzenie profesjonalnego badania, aby je potwierdzić. Im wcześniej, tym lepiej! Dlaczego? Wyjaśniamy!
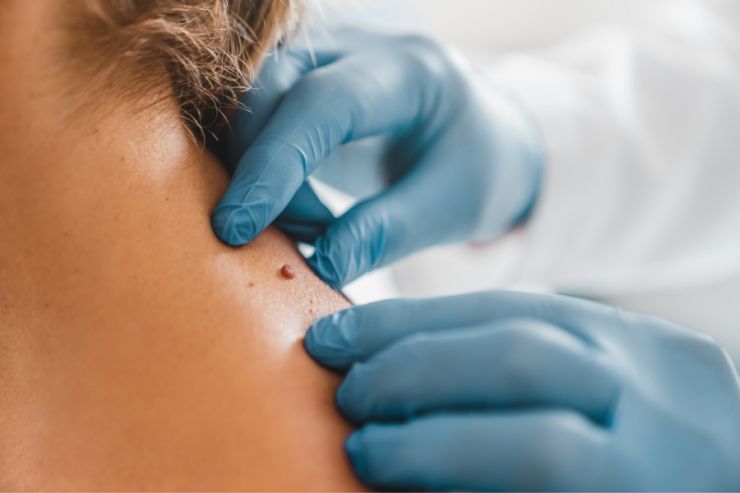
Jak często kontrolujesz swoje znamiona i pieprzyki? Czy zauważasz, że na skórze pojawiają się nowe zmiany? Koniec lata, to dobry moment, aby przypomnieć sobie o tym, iż jeśli chodzi o nowotwory skóry to ostrożności nigdy za wiele! Dlatego zaplanuj w swoim kalendarzu wizytę u specjalisty na dermatoskopię! To profesjonalne badanie znamion, które może uratować życie! Na czym polega? Zapytaliśmy dr Martę Marcinkiewicz ze SKIN SPA Centrum Dermatologii Estetycznej.
Wieczorem, przed snem nie możesz rozstać się z telefonem? Sprawdzasz media społecznościowe, oglądasz filmiki, piszesz wiadomości? Nim się obejrzysz, okaże się, że zamiast kilku chwil przed komórką, zrobiło się kilkadziesiąt minut. Znasz to, prawda? Niestety, kiedy narażasz oczy na działanie światła niebieskiego przed snem, zaczną one szybko cierpieć na różnego rodzaju dolegliwości. Dlaczego niebieskie światło szkodzi i jak chronić przed nim oczy? Wyjaśnia ekspert!
Nadchodzi urlop, czas odpoczynku, relaksu i beztroski. Ale czy na pewno? Dla niektórych osób urlop może być także stresującym doświadczeniem, wynikającym m.in. z obawy o utratę wypracowanej miesiącami sylwetki. Jak zatem odżywiać się na wakacyjnych wyjazdach, aby nie przytyć? Przedstawiamy 5 praktycznych wskazówek dietetyka, dzięki którym wakacyjne odżywianie nie będzie już dla ciebie powodem do stresu! Przeczytaj i zastosuj się do tych zasad!
Wszystkie hormony (poza insuliną) są wytwarzane przez „matkę hormonów” – pregnenolon, nasz hormon pamięci. By jednak wytworzyć pregnenolon i pozostałe hormony sterydowe, w tym rozrodcze, potrzeba nam odpowiedniej ilości cholesterolu i witaminy D. Witamina D3 jest prohormonem, pochodną cholesterolu regulującą w ciele ponad 200 różnorodnych reakcji chemicznych. Kiedy ich poziom jest zachwiany pojawiają się zaburzenia hormonalne
Zaburzenia hormonalne tarczycy
Tarczyca to organ o kształcie motyla, umieszczony na szyi, poniżej jabłka Adama. Uważana jest za regulator naszego metabolizmu. To organ zapewniający nam energię i witalność. Zaburzenia hormonalne tego organu powodują szereg chorób.
Jedną z nich jest niedoczynność tarczycy. Częstość jej występowania w USA ocenia się na 10% dorosłej populacji, w Polsce na 5% u kobiet i 1% u mężczyzn. Choroby tarczycy należą do kategorii „niewystarczająco zdiagnozowanych”, dostrzeganych zbyt późno. Ocenia się, że w USA około 13 milionów ludzi żyje z niezdiagnozowaną niedoczynnością tarczycy.
Często pierwszymi objawami nieadekwatnej funkcji tarczycy jest przyrost wagi ciała i/lub zmęczenie. Kobiety pojawiają się w gabinetach lekarskich, narzekając na niemożność schudnięcia. Pomimo stosowania najróżniejszych diet, głodówek, detoksów, ćwiczeń nie mogą zbić wagi. Okazuje się, że nie każda osoba z niedoczynnością tarczycy musi mieć książkowe symptomy z nią związane. Na dodatek standardowe testy niedoczynności tarczycy nie są na tyle dokładne, by pozwalały na postawienie wczesnej diagnozy.
Zaburzenia hormonalne mogą też być spowodowane niedoczynnością tarczycy. Symptomy tej choroby to: uczucie zimna, nietolerancja na zimno, zimne stopy lub ręce, uczucie zmęczenia, brak energii pomimo przepisowych 8 godzin snu, brak uczucia rześkości po całonocnym odpoczynku, skurcze mięśniowe, bóle mięśni lub stawów – szczególnie po wysiłku fizycznym, zaburzenia trawienia (zaparcia, ale czasem też biegunki), nawrotowe bóle brzucha, syndrom jelita drażliwego (IBS – irritable bowel syndrome), wypadanie włosów, rzęs i brwi (szczególnie w zewnętrznym kąciku oka), łojotok, kruche paznokcie, sucha, cieńsza niż dawniej skóra, szarawe albo żółtawe jej zabarwienie, widoczne oznaki przedwczesnego starzenia się skóry (liczne zmarszczki, cellulit), pogorszenie pamięci, zaburzenia koncentracji, obecność tzw. „brain fog” (mgły mózgowej), stany lekkiej lub nawet ciężkiej depresji, niepokoju, zaburzenia miesiączkowania, obniżone libido, niemożność zajścia w ciążę, poronienia, niepłodność, anemia, podwyższony cholesterol lub zaburzony jego metabolizm, wysoki poziom trójglicerydów (dyslipidemia), oporność insulinowa (przedcukrzyca), syndrom metaboliczny, podwyższone białko zapalne CRP, zbyt niskie albo podwyższone ciśnienie, wolny puls, przyspieszona sztywność naczyń (miażdżyca).
Choć brzmi to przerażająco, to tylko niektóre z symptomów zaburzeń hormonalnych tarczycy i współdziałających z nią organów. I nie trzeba mieć ich wszystkich, by mieć niedoczynność tarczycy.
Inną, coraz częściej diagnozowaną chorobą, która jest efektem zaburzeń hormonalnych jest choroba Hashimoto. To choroba autoimmunologiczna, w której pobudzony układ odpornościowy wytwarza przeciwciała przeciwko własnemu organowi – tarczycy. Przeciwciała te to TPO (thyroid peroxidase) i Tg (thyroglobulin). Niszczą one tarczycę niczym wolno palący się ogień, doprowadzając z czasem do dysfunkcji innych narządów.
Choroba ta ma predylekcje do kobiet i często diagnozowana jest zbyt późno, kiedy przeciwciała są bardzo wysokie, symptomy obejmują cały organizm, a tarczyca jest nieodwracalnie zniszczona. Z mojej wiedzy i doświadczenia klinicznego wynika, że wielu osobom można pomóc, wiele też udaje się wyleczyć. Sukces leczenia zależy jednak od okresu początkowej diagnozy, stopnia zaawansowania choroby, jak też świadomości potrzeby leczenia wielosystemowego. Dlatego tak ważne jest, by zarówno pacjenci, jak i lekarze, nie bagatelizowali wczesnych objawów.
Zaburzenia hormonalne wywołane stresem
Długotrwały, niekontrolowany stres (mówimy tu o stresie fizycznym, psychicznym jak też emocjonalnym) prowadzi do zaburzenia funkcji nadnerczy, tzw. „zmęczenia nadnerczy”. Często towarzyszy ono niedoczynności tarczycy, dając podobne objawy.
Nadnercza to organy o kształcie orzecha włoskiego, osadzone ponad nerkami. Składają się z części zewnętrznej – kory nadnerczy (3 warstwy) i części wewnętrznej – miąższu nadnerczy (medulli). Są one odpowiedzialne za kontrolę stresu, regulację ciśnienia krwionośnego, poziomu płynów w organizmie, gospodarkę elektrolitową (sód, potas), metabolizm cukru, jak też za produkcję hormonów rozrodczych – DHEA (dehydroepiandosteronu, pregnenolonu, estrogenów, progesteronu, testosteronu, androstendionu).
Niekontrolowany stres prowadzi do zaburzeń hormonalnych oraz zmęczenia całego organizmu, zwolnienia metabolizmu, przybierania na wadze lub nadmiernego chudnięcia (w zależności od stadium choroby), zwiększonego łaknienia na pokarmy słodkie lub słone, obniżonego libido, zaburzeń miesiączkowania, zawrotów głowy, zaburzeń koncentracji, pogorszenia wyglądu skóry. Zaburzeniem funkcji nadnerczy jest także nadmierne owłosienie twarzy, klatki piersiowej lub okolicy łonowej, jak też zespół jajników policystycznych – PCOS.To coraz częstsza diagnoza w USA, spotykana już u nastolatków i młodych kobiet po 20. roku życia.
Jakie wnioski wynikają z takiej diagnozy? By pomóc pacjentom, musimy wszelkimi dostępnymi metodami wyrównywać poziom hormonów. Oczywiście najlepiej poprzez zmianę trybu życia, choć nie zawsze jest to możliwe.
Zaburzenia hormonalne – leczenie
Pamiętajmy, że hormon hormonowi nie równy. Naturalne, bioidentyczne hormony mają inną strukturę niż hormony syntetyczne. Mają taką samą biochemiczną strukturę jak nasze własne hormony, produkowane przez całe życie. Pasują do receptorów komórkowych jak klucz do zamka. Dzięki temu są przez nie łatwo rozpoznawane, transportowane i metabolizowane, jak hormony naturalne. Ilość hormonów zmienia się w ciągu całego życia. Dlatego w czasie zastępczej terapii hormonami bioidentycznymi wskazane są regularne, okresowe badania ich poziomu. Terapia musi być prowadzona przez doświadczonego w tej dziedzinie lekarza. Są to zazwyczaj lekarze medycyny funkcjonalnej, regeneracyjnej i anti-aging.
Polecam sprawdzenie, czy dany lekarz ma specjalizację w tej dziedzinie, doświadczenie i czy monitoruje hormony według zalecanych standardów.
Źródło: UiM (07)
 Dr Monika A. Juszczyk
Dr Monika A. Juszczyk
– absolwentka AM we Wrocławiu.
Od 1997 roku praktykuje w Stanach Zjednoczonych.
Jest kardiologiem, specjalistą medycyny anti-aging.
Od 2010 prowadzi Wellne
Na osteoporozę częściej zapadają kobiety po menopauzie, co związane jest z niskim poziomem estrogenów. Duży odsetek zachorowań notuje się także u osób po 60 roku życia, co jest konsekwencją utraty gęstości mineralnej kości. Proces ten, postępujący wraz z wiekiem, rozpoczyna się około 40 roku życia. Jednak istnieją czynniki, które mogą go przyspieszyć.
Smog to od kilku lat wielki problem mieszkańców miast w Polsce. Zanieczyszczone powietrze, którym oddychamy gdy tylko robi się zimno, niekorzystnie wpływa na drogi oddechowe i cerę. Jak oddziałuje na włosy i skórę głowy? Opowiada o tym fryzjer Radek Galiński.
Przyjęło się uważać, że mężczyźni rozpoznają znacznie mniej kolorów niż kobiety. Upośledzenie rozpoznawania barw, czyli daltonizm, to schorzenie przypisywane głównie mężczyznom. Czy rzeczywiście to oni cierpią na nie częściej? O daltonizmie i jego przyczynach opowiada Małgorzata Leszczyńska, optyk i optometrysta, ekspert Krajowej Rzemieślniczej Izby Optycznej.
Daltonizm - co to jest?
Ślepota barw, zwana potocznie daltonizmem to schorzenie objawiające się zaburzeniem w prawidłowym rozpoznawaniu kolorów. W większości przypadków jest wadą dziedziczną, a główną przyczyną jej występowania jest nieprawidłowa budowa i nieodpowiednie funkcjonowanie siatkówki oka. Natomiast to z kolei związane jest z genem zlokalizowanym w chromosomie X. Mężczyźni, w przeciwieństwie do kobiet, posiadają tylko jeden taki chromosom, dlatego łatwiej może dojść do zaburzeń genowych. Te zaś mogą skutkować rozwojem daltonizmu. Daltonizm przeważnie jest uwarunkowany czynnikami genetycznymi - jest to wtedy wada wrodzona. Znacznie rzadziej schorzenie wywołują jakieś inne czynniki, jak na przykład przyjmowanie środków psychoaktywnych.
Wyróżnia się trzy typy daltonizmu:
- dichromatyzm - to najczęściej występujący rodzaj daltonizmu. Związany jest z brakiem jednego z fotoreceptorów w siatkówce oka, w wyniku czego osoba nie rozpoznaje koloru czerwonego lub zielonego.
- trichromatyzm - ten rodzaj schorzenia wynika z istniejących różnic czułości fotoreceptorów w siatkówce. Tym samym powoduje obniżenie odbioru nasycenia niektórych barw (najczęściej jednej – w każdym przypadku może być ona inna).
- monochromatyzm - najrzadziej występujący podtyp ślepoty barw. Osoba cierpiąca na to schorzenie rozróżnia jedynie dwie barwy – białą i czarną. Przyczyną jest całkowite upośledzenie odbioru kolorów, a to wpływa również na obniżenie ostrości widzenia.
Daltonizm - leczenie
Daltonizm sprawia, że codziennie funkcjonowanie może stać się utrudnione. Osoby dotknięte tym schorzeniem nie mogą wykonywać niektórych zawodów, na przykład być kierowcą. Istotne jest, by jak najszybciej zdiagnozować problem.
Najpopularniejszy test przeprowadza się za pomocą tzw. tablic Ishihary, na których znajdują się małe kółka określonego koloru, które tworzą liczby. Kolor tła i liczb różnią się od siebie, tak aby specjalista mógł określić rodzaj upośledzenia barwnego. Innym sposobem jest badanie za pomocą anomaloskopu – podczas jego wykonywania pacjent porównuje ze sobą dwie barwy w zakresie zielony-czerwony pojawiające się na ekranie urządzenia. Badanie trwa od 10 do 15 minut i pozwala bardzo precyzyjnie określić barwy, z którymi pacjent ma problem. Stosuje się również tzw. test Farnswortha podczas którego badany ustawia w odpowiedniej kolejności piętnaście kolorowych pionków na podstawie których specjalista może określić rodzaj daltonizmu – komentuje Małgorzata Leszczyńska, optyk i optometrysta, ekspert Krajowej Rzemieślniczej Izby Optycznej.
Zła wiadomość jest taka, że daltonizmu nie da się w pełni wyleczyć. Można jednak walczyć z jego objawami i pomóc sobie, używając na przykład specjalnych okularów, które zmieniając spektrum światła pozwalają na widzenie barw tak, jak widzą je osoby zdrowe. Zakup takich okularów należy poprzedzić wizytą u specjalisty, któy skontroluje i doradzi, jakie soczewki będą najodpowiedniejsze.
Jak prowadzić zdrowy styl życia?
Zdrowy styl życia to coś więcej niż modne hasła w telewizji, markowy strój na siłownię czy obco brzmiące nazwy produktów spożywczych. Zdrowy styl życia to równowaga psychiczna, która stanowi tak samo istotną część naszego funkcjonowania, jak zdrowie fizyczne, aktywność sportowa oraz prawidłowa dieta. Dopiero połączenie tych wszystkich składowych daje odpowiedź na pytanie: jak prowadzić zdrowy styl życia?
Bombardowani natłokiem informacji, często gubimy się w tym, co jest dla nas dobre, a co niekoniecznie. W takiej sytuacji przydatne mogą się okazać porady dietetyczne lub konsultacje z trenerem personalnym. Często istnieje możliwość darmowych spotkań w ramach organizowanych spotkań dotyczących prowadzenia zdrowego stylu życia. Nawet mała wskazówka i porada eksperta może spowodować wzrost motywacji i początek wspaniałej drogi do lepszego życia.
Jak prowadzić zdrowy styl życia?
Jak już wcześniej wspomniano, podstawą jest połączenie trzech elementów: skuteczna dieta, aktywność fizyczna oraz równowaga psychiczna. Dobrze zbilansowana dieta powinna być dopasowana do indywidualnych potrzeb, pozbawiona jednak cukru, przetworzonej żywności, napojów gazowanych czy nadmiaru alkoholu. Sport powinien stanowić część naszych codziennych aktywności, wpisany w regularny grafik. Dopiero systematyczność przynosi pożądane efekty. Często pomijany spokój psychiczny, redukcja stresu i znalezienie własnej metody na relaks, stanowią istotny czynnik na drodze prowadzenia zdrowego stylu życia. Tak niewiele potrzeba!